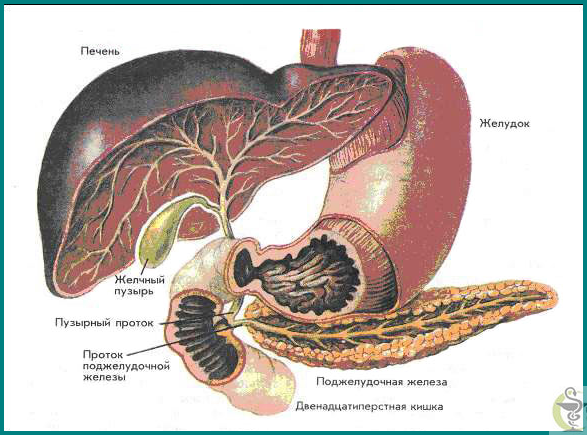
Лікування гострого панкреатиту
Програма лікування такого захворювання повинна бути побудована з урахуванням етіології захворювання, ступеня його тяжкості та клінічного перебігу. Хворому необхідно спостереження хірурга і реаніматолога, які разом вирішують складні питання лікування гострого панкреатиту.
Першочерговим завданням є зняття болю і спазму сфінктера Одді. З цією метою призначають ненаркотичні анальгетики, спазмолітики, холінолітики. При твердої впевненості в діагнозі допустимо введення і наркотичних анальгетиків. Застосування препаратів морфіну ряду, що викликають спазм сфінктера Одді, неприпустимо. Для знеболення вводять також внутрішньовенно крапельно глюкозо-новокаїнову суміш (10 мл 1% розчинуновокаїну і 400 мл 5% розчину глюкози). Найкраще знеболюючу дію надає перидуральная анестезія.
Медикаментозне лікування гострого панкреатиту
Одним з основних завдань в комплексному лікуванні гострого панкреатиту є пригнічення функції підшлункової залози. Для запобігання гормональної стимуляції екзокринної функції залози необхідно повністю виключити прийом їжі через рот. Показана також постійна аспірація вмісту шлунка через назогастральний зонд. Важливу роль в лікуванні панкреатиту відводять пригнічення секреторної функції шлунка за допомогою блокаторів Н2-гістамінових рецепторів, антацидів, антихолінергічних препаратів (гастроцепін, атропін).
Більш ефективними засобами придушення екзокринної функції підшлункової залози є цитостатики (5-фторурацил, циклофосфан), синтетичні нейропептиди (даларгин), синтетичні аналоги соматостатину (сандостатин, стіламін, октетрід). Остання група препаратів в даний час використовується рідко, так як вони не мають істотних переваг перед зазначеними вище засобами і вельми дорого коштують.
Для боротьби з ферментної токсемией в першій фазі гострого панкреатиту використовують інгібітори протеаз (трасилол, контрикал, гордокс та ін.). Ці препарати інгібують протеолітичні ферменти і калликреин і тим самим зменшують інтоксикацію. В останні роки ефективність і доцільність застосування їх ставляться під сумнів. В пізній фазі розвитку гострого панкреатиту застосування їх недоцільно. Вплив цих препаратів на внешнесекреторную діяльність підшлункової залози мінімальне. Досить ефективним способом зменшення ферментної токсемії є переливання свіжозамороженої плазми, яка містить природні антиферментні речовини, зокрема, інгібітори трипсину, хімотрипсину.
Для корекції ОЦК внутрішньовенно вводять розчини колоїдних і кристалоїдних розчинів під контролем рівня центрального венозного тиску і погодинного діурезу. Співвідношення колоїдних і кристалоїдних розчинів повинно бути приблизно 1: 1. Крупномолекулярні розчини (поліглюкін, желатиноль, реомакродекс, альбумін і т. П.) Збільшують онкотичний тиск крові, сприяючи утриманню рідини в судинному руслі, що дуже важливо для усунення зневоднення організму і підвищення ОЦК. Крім того, вони пов'язують циркулюючі в крові токсичні продукти, надаючи тим самим і дезінтоксикаційну дію. Кристалоїдні розчини (ізотонічний розчин натрію хлориду, 5% розчин глюкози, ацесоль, трісамін і т. П.), Що містять найважливіші електроліти - калій, натрій, хлор, кальцій, вводять внутрішньовенно крапельно під контролем іонограми крові і показників кислотно-основного стану.
Парентеральне харчування при лікуванні гострого панкреатиту
Парентеральне харчування є обов'язковим компонентом лікування, так як харчування через рот припиняють на 3 - 5 днів. Енергетичні потреби організму хворого (30 калорій в день на 1 кг маси тіла з подальшим підвищенням до 60 калорій на 1 кг маси тіла в день) забезпечують, вводячи концентровані розчини глюкози з інсуліном, білкові гідролізати, розчини амінокислот. Найбільшою енергетичною цінністю володіють жирові емульсії (інтраліпід, ліпофундін). Ці препарати застосовують не тільки для відновлення енергетичних витрат організму, але і для стабілізації мембран клітин підшлункової залози, що зменшує пошкодження їх ферментами і активними кисневими радикалами.
Для дезінтоксикації при лікуванні гострого панкреатиту часто застосовують форсований діурез. Після нормалізації об'єму циркулюючої крові за допомогою інфузійної терапії вводять сечогінні препарати (лазикс, фуросемід). При цьому з сечею елімінуються токсини, продукти розпаду білків, ферменти. При важкій інтоксикації вдаються до плазмо та лімфосорбції, плазмаферезу. Застосування цих процедур стримується високою вартістю, іноді важкими супутніми реакціями та великими витратами часу. Істотного впливу на частоту летальних результатів екстракорпоральних методів детоксикації в порівнянних групах хворих не роблять.
Перитонеальний лаваж застосовують не тільки для діагностики, але і для лікування панкреонекрозу (найчастіше, геморагічного). При цьому з черевної порожнини видаляють ексудат, багатий протеолитическими і липолитическими ферментами, цитокінами, кінінів та іншими токсичними речовинами, продуктами розплавлених некротизованих тканин. Перитонеальний лаваж попереджає всмоктування токсичних продуктів і зменшує дію токсинів на паренхіматозні органи.
Для проведення перитонеального лаважу під контролем лапароскопа встановлюють дренажі у верхньому поверсі черевної порожнини, в порожнині малого тазу і правому бічному каналі. По верхніх дренажам розчин вводять в черевну порожнину, через нижні - рідина виділяється назовні. При цьому необхідно стежити за балансом вводиться і виводиться рідини, контролювати ЦВТ, передбачити можливі легеневі ускладнення.
Для поліпшення мікроциркуляції, у тому числі в підшлунковій залозі, вводять реополіглюкін, невеликі дози гепарину, застосовують керовану гемодилюцію.
Усунення етіологічної причини гострого панкреатиту можливо при біліарному панкреатиті, коли розвиток його пов'язане із захворюванням жовчного міхура і позапечінкових жовчних проток, т. Е. При біліопанкреа-тичної рефлюксі. Якщо при ультразвуковому дослідженні виявляють жовчнокам'яну хворобу з розширенням жовчних проток внаслідок застою жовчі або конкремента в термінальному відділі загальної жовчної протоки або в області великого сосочка дванадцятипалої кишки, то необхідні термінова ендоскопічна папиллотомия і видалення конкременту із загального жовчної протоки і великого дуоденального сосочка. При механічній жовтяниці і вираженої дилатації жовчного міхура виконують холецістостомію під контролем ультразвукового дослідження або лапароскопії. Холецистектомію при поєднаній жовчнокам'яної хвороби здійснюють після стихання явищ гострого панкреатиту.
Антибактеріальна терапія при лікуванні гострого панкреатиту
Антибактеріальну терапію при панкреонекроз проводять як для профілактики інфікування вогнищ некрозу, так і для лікування вже розвивається інфекції. Перевагу віддають антибіотикам широкого спектру дії (цефалоспорини 3-4-го покоління, карбопенеми, аміноглі-козіди), переважною розвиток грампозитивної і грамнегативної мікрофлори. Обов'язковим компонентом антибактеріальної терапії є введення метронідазолу (прапори), який вибірково впливає на неклостридиальную мікробну флору. З цією ж метою застосовують лаваж тонкої кишки за допомогою назоінтестінальном зонда, введеного в просвіт кишечника за допомогою ендоскопа. Кишку промивають охолодженим фізіологічним розчином. Дана методика лікування гострого панкреатиту дозволяє аспирировать вміст кишечника, зменшити число мікробних тіл у вмісті, знизити тиск в кишечнику, зменшити ймовірність транслокации бактерій і ендотоксинів в черевну порожнину, активізувати перистальтику. Ниркова та дихальна недостатність часто супроводжують важко протікає панкреатит. При скупченні ексудату в плевральній порожнині необхідні термінова пункція і видалення ексудату з обов'язковим визначенням у ньому ферментів підшлункової залози, білка, мікрофлори. При дихальної недостатності, викликаної іншими причинами (респіраторний дистрес-синдром дорослих, шокова легеня), необхідно в ранні терміни перевести хворого на штучну вентиляцію легень з створенням невеликого позитивного тиску на видиху. При нирковій недостатності (анурія, високий вміст креатиніну та сечовини в крові) показаний гемодіаліз в можливо ранні терміни.
Незважаючи на успіхи інтенсивної терапії в лікуванні гострого деструктивного панкреатиту, важкі форми захворювання часто закінчуються летально. Тому за певних умов виникає необхідність у хірургічному втручанні, яке є лише доповнюючим лікувальним заходом.